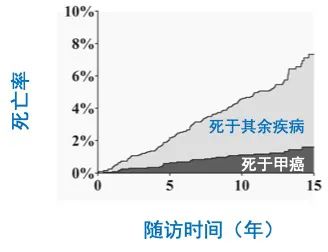
尽管大多数甲状腺癌(TC)生物学行为惰性、预后良好,但根据美国监测、流行病学和最终结果(SEER)数据库统计发现,局部未扩散、区域转移、远处转移的TC患者5年相对生存率分别为99.9%、98.3%、53.5%[1]。回顾性研究[2]发现,局部晚期TC患者的死亡率可高达17.8%~23.1%,这表明具有侵袭性特征的局部晚期TC往往预后较差。经过初期的规范治疗后,仍有约15%的TC患者进入持续、复发或远处转移状态[3]。现今局部晚期TC的概念仍不统一,其成因值得重新审视与研究。如何为局部晚期TC患者提供最优的术前、手术及术后管理策略,提高切除率、减少手术风险,在尽量延长生存期的同时,保障患者生活质量是目前的热点和努力方向。
对此,本报特别邀请昆明医科大学第一附属医院程若川教授对相关问题作细致讲解,现与广大读者共享。
程若川 教授
昆明医科大学第一附属医院
教授、主任医师、博士研究生导师
云南省甲状腺外科临床研究中心主任
中华医学会肿瘤学分会第十一届委员会甲状腺肿瘤专业委员会副主任委员
中国抗癌协会甲状腺癌专业委员会主任委员
中国抗癌协会康复会学术指导委员会第一届副主任委员
中国抗癌协会头颈肿瘤专业委员会常委
中国医师协会外科医师分会甲状腺外科医师委员会常务委员
国家卫生健康委能力建设和继续教育外科学专家委员会委员
国际内分泌外科协会(IAES)委员
云南省医学会甲状腺外科学分会主任委员
云南省医师协会甲状腺医师分会主任委员
云南省抗癌协会甲状腺癌专业委员会主任委员
获云南省政府特殊津贴专家,获云南省万人计划-名医专项
概念辨析:局部晚期甲状腺癌的内涵与外延
局部晚期TC是国内专业习惯简称,目前尚无公认的国际标准定义。国外多数指南共识将其视为肿瘤侵犯甲状腺周围组织结构如带状肌、喉返神经、气管、食管、喉、颈部大血管等,即仅原发灶(T分期)向局部进展或侵袭(locally advanced or invasive)的TC[4-7],对应美国癌症联合委员会(AJCC)第8版TNM分期的T4a和T4b期肿瘤[7,8]。韩国指南则认为,局部晚期TC是指T3a期、T3b期和T4a期肿瘤,T4b期肿瘤不属于此范畴[9]。简而言之,国外指南没有把局部淋巴结转移(N分期)列入该定义之中。
相比国外指南共识,国内临床对局部晚期TC的界定更为宽泛。外科认为它是手术难以根治性切除的肿瘤,核医学科或内分泌科则认为它是碘难治性肿瘤[10]。从疾病进程角度来看,局部晚期TC可以是术后才发现的伴有局部广泛侵犯或淋巴结转移的肿瘤[11],也可以是局部复发的肿瘤[7]。从病理类型角度来看,局部晚期TC可以是分化型TC,也可以是低分化甲状腺癌(PDTC)、高级别甲状腺髓样癌(MTC)[12]。从分子特征角度来看,局部晚期TC是指携带高危基因(如:TERT启动子突变,ALK、NTRK基因融合)的TC[12]。简而言之,国内主流观点认为局部晚期TC是指局部T+N分期均有进展、侵袭或转移的,但未出现颈部以外远转移(M0)的TC。
成因分析:局部晚期甲状腺癌的来源是什么?
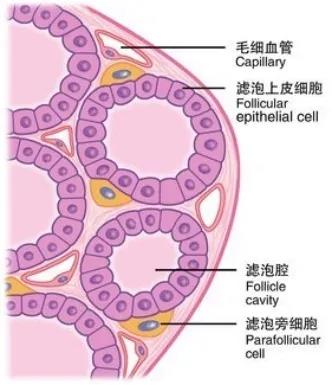
从病理类型上看,局部晚期TC仍以甲状腺乳头状癌(PTC)为主,占比可达52%~87.7%[13-15]。局部晚期TC可能由甲状腺微小乳头状癌(PTMC)即pT1a期肿瘤进展而来,主要考虑以下几点原因。第一,pT1a期TC直径会逐渐进展到1cm以上。美国纪念斯隆-凯特琳癌症中心(MSK)队列研究发现,PTC在接受主动监测5年后,肿瘤直径增加≥3mm的比例为12.1%,肿瘤体积增加≥50%的比例为24.8%[16]。中国队列也发现pT1a期TC经过22个月的主动监测,直径增加≥3mm的比例为11.2%,肿瘤体积增加≥50%的比例为51%[17]。第二,不同的pT1a期TC自然病程差别较大,部分生物学行为为恶性。20%以上pT1a期肿瘤合并淋巴结转移[18-20],复发率远高于未出现淋巴结转移者[21]。1.5%~6.2%的pT1a期肿瘤为高侵袭性病理亚型[22,23],其复发率是非侵袭性亚型的5倍[22]。第三,随着精准医学的快速发展,我们对局部晚期TC形成的基因学有了新的认识,磷脂酰肌醇3激酶-蛋白激酶b(PI3K-AKT)、丝裂原激活蛋白激酶 (MAPK)通路是主要受影响的两条通路[24]。TC的早期驱动事件包括BRAFV600E突变和RAS样突变,晚期驱动事件包括TP53/ target=_blank class=infotextkey>P53突变、TERT启动子突变、PI3K/PTEN/AKT途径基因突变和细胞周期基因突变/删失等。随时间延长,TC内不良分子事件不断积累[25]。
对“早期低危癌”的评估不足、管理不规范可能是大部分局晚期TC形成的关键原因,而目前pT1a期TC(PTMC)的临床管理的确存在困境。第一,低危pT1a期TC的界定存在争议。日本Kuma医院认为排除所有高危因素(淋巴结转移、远处转移、喉返神经侵犯、气管侵犯、高侵袭性病理亚型、年龄<20岁)的pT1a期TC属于低危[26],相比之下中国共识的标准更为严格[27]。第二,术前难以精确识别低危pT1a期TC。颈部超声在评估中央区淋巴结是否转移及有无被膜及腺外浸润方面仍面临挑战,这与检查者的主观判断、超声设备性能的局限性或肿瘤本身生物学特性等多种因素密切相关。细针抽吸活检(FNA)细胞学诊断在准确识别高危亚型方面也是同样棘手。目前开展的大多数细胞学诊断并未常规进行亚型分类,而取材操作者和病理医师的主观因素以及结节大小的客观因素都有可能对肿瘤的定性诊断及精确分型产生影响。第三,在没有客观且确定的手段于术前区分甲状腺结节为pT1a期、是cN0还是pN1的情况下,就积极推广与开展热消融治疗也是目前存在于“低危癌”管理中的巨大缺陷与隐患[28]。
从pT1a期到局部进展、局部晚期、全身晚期是一个自然进程。然而,癌细胞基因表型的差异和医疗防筛、初始或随访干扰方式与水平的不同都会严重影响这个转归过程。2023年美国癌症研究协会(AACR)报告提出,在局限性病变或早期局部晚期筛查出肿瘤,确诊后立即给予恰当治疗,治愈可能性高;而晚期筛查出肿瘤,确诊后立即给予恰当治疗,治愈可能性相对较低[29]。
以手术为主的局部晚期甲状腺癌诊疗策略
外科手术是绝大多数局部晚期TC的首选治疗手段,但也面临挑战,如何在彻底切除肿瘤的同时最大限度地减少对重要器官结构和功能的损害,是专科医生需要解决的一个核心问题。局部晚期TC包含多种病理亚型,目前美国头颈学会(AHNS)共识[4]、中国共识[7]、韩国指南[9]均聚焦于分化型甲状腺癌(DTC)为主的诊治方案,着重强调局部晚期TC应在切除肿瘤和减少器官功能障碍之间取得平衡。
术前全面评估是彻底、安全切除局部晚期TC的必要条件,包括专科病史问诊、专科体检、影像学检查、实验室检查、内镜检查和病理学检查[3,30]。局部晚期TC应考虑行横断面成像检查(CT或MRI),以帮助医生全面了解颈部及上纵隔各组织器官、血管受侵的程度和范围[3]。术前全面评估对明确病灶侵犯深度和范围、预判切除方式、规划重建方案等至关重要。
术中对肿瘤直径≥4cm或存在肉眼可见的甲状腺外侵犯的DTC,甲状腺全切或近全切除术是各大指南公认的初始手术治疗方案[4,9,31]。术前明确有颈部中央区或非中央区淋巴结转移(cN1期)的患者应行治疗性淋巴结清扫,而cN0期局部晚期TC是否要行预防性中央区淋巴结清扫在各国指南中仍存争议[4,9,31],相比美国和韩国指南,中国指南的推荐更为积极,建议无论术前是否发现中央区淋巴结转移,应至少行病灶同侧中央区淋巴结清扫。局部晚期TC经R0切除后,特异性生存率可达80%以上[32-35]。
局部晚期TC的初始复发风险为高危[26],术后应常规行131I辅助治疗或清甲治疗[5,31]。若存在不宜手术切除的局部病灶且残留病灶有摄碘能力,应行131I清灶治疗[5,6,31]。在术后促甲状腺激素(TSH)抑制治疗方面,中、美指南推荐高度一致,即初治期(术后1年内)TSH抑制治疗目标为低于0.1mU/L;随访期(1年后),除结构性或生化疗效不佳外,大多数患者应将TSH抑制在0.1-2.0mU/L[5,31]。
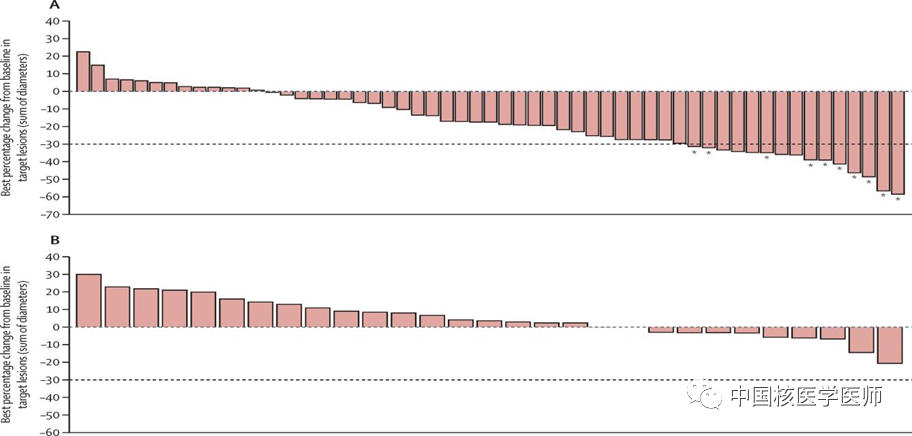
由于TC对放、化疗不敏感,靶向药物作为有效的全身治疗逐渐受到关注。晚期进展性、有症状或出现转移的碘难治性的DTC,局部复发不可切除或出现远处转移的MTC是靶向药物的适应证[6,31,36]。术后靶向治疗可改善TC患者的客观缓解率和无进展生存期[37],术前新辅助靶向治疗可降期缩瘤,为局部晚期TC患者争取手术机会[38]。2023年8月,我国四个学会联合发布了全球首部术前局部进展期TC新辅助治疗的专家共识,结合当下可及的循证医学数据与专家经验,从治疗时机、方案选择、治疗前后评估、后续治疗四个维度对局部晚期TC的新辅助治疗做出推荐,该共识对推动TC的精准综合治疗和临床研究具有重要意义[38]。尽管靶向药物前景广阔,但我们也应客观认识到,目前靶向治疗缺乏延长TC总生存期(OS)的证据[6]且可导致不良反应。虽然不良反应的严重程度较传统化疗轻,但仍然影响患者的生活质量[6]。另外,不同DTC或MTC个体的疾病进展速度存在很大差异,如何适度、精准地进行靶向治疗需要严格的个体化把控。
总结
局部晚期TC往往由“早期低危癌”管理不规范发展而来。尽管目前存在大量关于过度诊治现象的批评,但实际上,规范的早诊、早治也许是防止出现局部晚期TC的关键举措,而pT1a期TC的诊断评估不足、治疗不充分以及随访欠规范可能是导致局部晚期TC形成的主要原因。提高对低危癌的早期、精准识别和规范管理的水平,是从源头上防止大部分局部晚期TC形成的关键因素。
一旦TC进展到局部晚期,手术是首选的治疗方式。尽管R0切除手术获益较大,但也需要医生术前全面、审慎地评估根治性切除对患者术后生活质量的影响。在制定治疗决策时,应考虑到整合医学思维下的个体化处理与终身管理的需要。
精准医学及基因靶向治疗在局部进展或晚期TC中的研究与应用,为医患传统认知带来了挑战与希望。在这方面,《局部进展期TC新辅助治疗中国专家共识》的出现填补了局部进展期TC患者规范化新辅助治疗的空白,其内容具有前沿性和前瞻性。作为该方向的全球首部共识,它不仅为患者提供了指导性建议,也为未来研究带来新的方向。
参考文献:
[1]Thyroid Cancer — Cancer Stat Facts. https://seer.cancer.gov/statfacts/html/thyro.html. Access date: 2023 Nov 10th.
[2]Moritani S,et al. Endocr J.2020 Sep 28;67(9):941-948.
[3]程若川,等.中国实用外科杂志.2023,43(8):854-860.
[4]Shindo M,et al. Head Neck.2014 Oct;36(10):1379-90.
[5]Haugen B,et al. Thyroid.2016,26(1):1-133.
[6]Haddad R,et al. J Natl Compr Canc Netw.2022 Aug;20(8):925-951.
[7]中国医师协会外科医师分会甲状腺外科医师委员会,等.中国实用外科杂志.2020,40(4):369-376.
[8]中国医师协会外科医师分会甲状腺外科医师委员会,等.中国实用外科杂志.2023,43(8):841-848.
[9]Park J,et al. Clin Exp Otorhinolaryngol.2023 Feb;16(1):1-19.
[10]Agosto Salgado S, et al. Am Soc Clin Oncol Educ Book. 2023 May;43:e389708.
[11]田文,等.中国实用外科杂志.2023,43(8):849-853.
[12]刘志艳,等.中国实用外科杂志.2023,43(8):861-865.
[13]Bournaud C,et al. Eur J Cancer.2019 Feb 108:41-49.
[14]Dell’Aquila M,et al. Pers Med.2022 Feb 5;12(2):221.
[15]Ma LX,et al. Thyroid. 2022 Jun;32(6):657-666.
[16]Tuttle RM,et al. JAMA Otolaryngol Head Neck Surg.2017 Oct 1;143(10):1015-1020.
[17]刘文,等.中华内分泌代谢杂志.2022,38(12):1068-1074.
[18]Scherer H,et al. Horm Metab Res.2023 Mar;55(3):161-168.
[19]Jiwang L,et al. Braz J Otorhinolaryngol.2022 Jan-Feb;88(1):36-45.
[20]Yan L,et al. Am J Otolaryngol.2019 Jul-Aug;40(4):560-563.
[21]Pisanu A, et al. Endocrine.2015 Mar;48(2):575-81.
[22]Lee JS, et al. J Clin Endocrinol Metab.2023 May 17;108(6):1370-1375.
[23]Zuhur S, et al. Horm Metab Res.2023 May;55(5):323-332.
[24]Nylén C,et al.Cancers (Basel).2020 Aug 4;12(8):2164.
[25]Baloch Z,et al. Endocr Pathol.2022 Mar;33(1):27-63.
[26]Russell J,et al. Thyroid.2021 Feb;31(2):183-192.
[27]甲状腺良性结节、微小癌及颈部转移性淋巴结热消融治疗专家共识(2018版) [J].中国肿瘤.2018,27(10):768-773.
[28]Sun W,et al.Med Sci Monit.2020 Nov 22;26:e928391.
[29]American Association for Cancer Research. AACR Cancer Progress Report 2023. Accessed on: Oct 2023. Available at: cancerprogressreport.org, ISBN: 979-8-9857852-4-1
[30]苏艳军,等.中国临床新医学.2023,16(8):761-766.
[31]甲状腺结节和分化型甲状腺癌诊治指南(第二版)[J].中华内分泌代谢杂志.2023,39(3):181-226.
[32]Brauckhoff M, et al.Surgery.2010 Dec;148(6):1257-66.
[33]Hotomi M, et al.World J Surg.2012 Jun;36(6):1231-40.
[34]Hartl D,et al.Head Neck. 2014 Jul;36(7):1034-8.
[35]Wang L,et al.Surgery.2016 Sep;160(3):738-46.
[36]Shonka Jr D,et al.Head Neck.2022 Jun;44(6):1277-1300.
[37]Zhang L,et al.Biochim Biophys Acta Rev Cancer.2023 Jul;1878(4):188928.
[38]局部进展期甲状腺癌新辅助治疗中国专家共识(2023版).中国实用外科杂志.2023,43(8):841-848.